נוק־אאוט מדעי: כך הוזנק הפיתוח המהיר של החיסונים
בעיה עולמית דחופה, מדע שעשה את כל ההתקדמות הדרושה ומשאבים פיננסיים כמעט אינסופיים - האיצו את פיתוח החיסון לקורונה למהירות שיא. אך נותרה שאלה פתוחה שתקשה על פרידה מהמסכות ומהריחוק: האם החיסון החדש מונע הדבקה או רק מחלה קשה
זוכרים את הכותרות המרעישות בשנת 2000 על מיפוי הגנום האנושי? לא ממש? אתם לא לבד. האנושות התרגשה אמנם, אבל מעבר לקהילה המדעית והרפואית, קשה היה להעריך אילו יישומים יהיו לפריצת הדרך המדעית המהפכנית.
- ה-FDA אישר את החיסון לקורונה של פייזר לשימוש חירום
- הבית הלבן לראש ה-FDA: "אשר את החיסון לפייזר עד סוף היום או שתתפטר"
- אסטרהזניקה ורוסיה יעבדו על חיסון משותף: "עשוי לשפר את ההגנה לחולים"
כעבור 20 שנה, מיפוי הרצף הגנומי הוא בדיוק זה שאיפשר את הפיתוח המהיר של החיסון נגד קורונה. פיתוח זה הוא הסיבה שאין לחשוש מכך שהתהליך היה "מהיר מדי" כפי שטוענים רבים. מרבית החיסונים הניתנים היום פותחו לפני שנת 2000 ובפיתוח החיסונים שנעשה לאחר מכן, לרוב לא היתה דחיפות קריטית ולכן הם התפרסו על פני תקופת זמן ארוכה יותר. כעת "כל הכוכבים הסתדרו" - היתה בעיה עולמית דחופה, מדע שעשה את כל ההתקדמות הדרושה ומשאבים פיננסיים כמעט אינסופיים שהוקצו לנושא.
חלפה שנה בדיוק מהרגע שמדענים בסין הבינו כי נגיף חדש תקף את העולם ונתנו לו את השם Corona Virus Disease COVID 19 שהפך לחלק מחיינו. עם מה שנראה כמו דילוג על שתי המשוכות המרכזיות - אישור FDA לחיסון שפותח במהירות שיא שלא היתה כמותה ושיגורו ברחבי העולם למדינות חרף דרישות תנאי הקפאה עמוקה - מגיעה המשוכה השלישית. זוהי סוגיית נכונות הציבור להתחסן. מנהיגי המדינות שקיבלו את החיסונים כבר הודיעו שיהיו הראשונים להתחסן כדי לשמש דוגמה אישית, אבל הסקרים שנערכים בקרב הקהל הרחב מצביעים כי הרוב רוצים לראות קודם את השכן מתחסן ועובר את זה חלק, לפני שיגישו את הכתף לזריקה.
מכשיר קטנטן שמרצף DNA
"אין סיבה להיות מוטרדים מכך שבעבר הפיתוח ארך שנים רבות ועכשיו זה קרה בתוך שנה. הסיבה העיקרית לכך היא שפענוח המבנה של וירוס הקורונה היה מהיר מאוד", מסביר יניב ארליך, פרופסור נלווה בבית הספר אפי ארזי למדעי המחשב, מנכ"ל eleven tx והמדען הראשי של מיי הריטאג׳ שהפכה לשם מוכר במחצית השנה האחרונה בזכות בדיקות קורונה שהיא פיתחה ומבצעת. "אפשר לומר שהמבנה הגנטי המלא שלו הגיע מסין לארה"ב יותר מהר מהווירוס עצמו. אני בהחלט אקח את החיסון של פייזר או של מודרנה", מכריז ארליך.
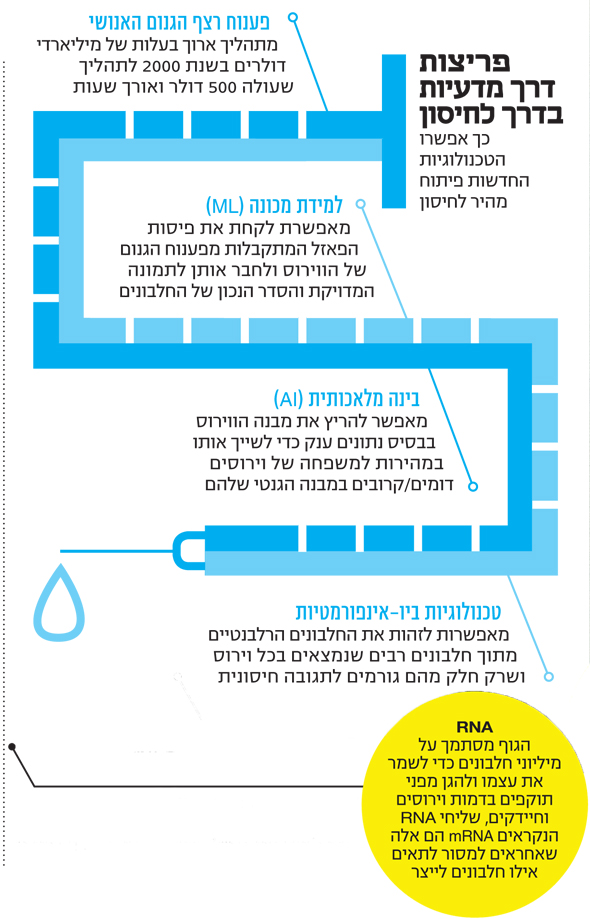 | |||

בימי שגרה עוסקת החברה במחקרים גנאלוגיים שמאפשרים מציאת קרובי משפחה ובניית עצים משפחתיים וכן עושה בדיקות DNA למיפוי שורשי הנבדק. בנוסף לתפקידו במיי הריטאג', מוביל ארליך, מומחה בעל שם עולמי לביואינפורמטיקה, מעבדה בגנטיקה חישובית באוניברסיטת קולומביה היוקרתית ומלמד גם במרכז הבינתחומי בהרצליה. "אם בשנת 2000 עלה 3 מיליארד דולר לרצף את הגנום, הרי שהיום זה עולה בערך 500 דולר", מסביר ארליך את קפיצת הדרך בתחום הגנטיקה החישובית שהיתה בין הגורמים המרכזיים לפיתוח של החיסון. "היום סטודנטים שלי במעבדה בבינתחומי עושים את זה באמצעות מכשיר נייד ששוקל פחות מסמארטפון ולוקח כמה שעות לרצף DNA על סמך דגימה".
כמובן שבניית החיסון על בסיס החומר הגנטי שלו אינה עד כדי כך פשוטה. מכשיר הריצוף שהקלט שלו הוא DNA פולט בקצה השני מעין חתיכות פאזל ולא רצף מסודר. כאן נכנסה לתפקיד פריצת הדרך הטכנולוגית הנוספת של העשורים האחרונה - למידת מכונה (ML). "למידת המכונה יודעת לקחת את פיסות הפאזל ועל סמך האלגוריתמים לבנות מהן את התמונה המלאה שהיא הרצף הגנטי של הווירוס. אפשר להשוות את זה להשלמת תמונה ברזולוציה נמוכה מאוד לתמונה ברורה באמצעות חיבור הנקודות השונות בה", מסביר ארליך.
 הבקבוקון בו יועבר החיסון של פייזר מוצג לפני ועדת ה־FDA בשימוע בשבוע שעבר. בשבוע הבא יתקיים דיון של ה־FDA באישור החיסון של מודרנה צילום: גטי
הבקבוקון בו יועבר החיסון של פייזר מוצג לפני ועדת ה־FDA בשימוע בשבוע שעבר. בשבוע הבא יתקיים דיון של ה־FDA באישור החיסון של מודרנה צילום: גטי
השלב הבא, שגם הוא היה אורך הרבה יותר זמן בעבר מאשר היום, הוא איתור וירוסים בעלי מבנה דומה לזה שהתגלה בדצמבר 2019 בווהאן שבסין. ארליך מסביר כי לאחר הריצוף המלא של הווירוס נערכת השוואתו לווירוסים מוכרים, וזה נעשה הפעם באמצעות בסיסי נתונים ענקיים ואמצעים של בינה מלאכותית שאפשרו להריץ במהירות את הווירוס החדש מול רצפי DNA ו־RNA מוכרים, כך שבמהרה התקבלה תוצאה כי מדובר בווירוס בעל דמיון ל־SARS. מכאן הדרך לחיסון היתה קצרה יחסית משום שהקהילה המדעית וחברות התרופות כבר עבדו על חיסונים נגד הנגיף שהתפרץ בתחילת שנות ה־2000 במזרח אסיה. "זה לא שחברות תרופות לא ידעו לפתח חיסון ל־SARS או ל־MERS, אלא פשוט הן לא מיהרו לשום מקום כי לא היתה דחיפות", מעריך ארליך.
עם התפרצות שני הנגיפים החל מאמץ גדול לפתח חיסונים שיגנו על הציבור מפני ההדבקה בהם, אך עצם היותם אזוריים ולא כלל־עולמיים, בעיקר במזרח אסיה, יחד עם דעיכה מהירה יחסית, שלחו את חברות התרופות להתמקד בפרויקטים רווחיים יותר. חיסונים, בימי שגרה, אינם תחום לוהט במיוחד, משום שעלויות הפיתוח גבוהות כמעט כמו בתרופות חדשות, אך הרווח הפוטנציאלי מצומצם מאוד ואינו משתווה לתשואה על ההשקעה בפיתוח תרופה.
להביא את חלבון הקורונה לתא הנכון
אבל גם כאן לא מסתיים המסלול של פיתוח חיסון. עד היום מרבית החיסונים התבססו על וירוס מוחלש או וירוס מומת. בשני סוגי החיסונים האלה הפיתוח ארך זמן רב מאוד, משום שהם נעשים בעיקר בשיטת ניסוי וטעייה: כמה צריך להחליש את הווירוס שיהיה אפקטיבי אבל לא יגרום למחלה עצמה, ובמקרה של וירוס מומת מה המינון שלו שבכל זאת יגרום למערכת החיסונית להגיב.
 המדען הראשי של חברת מיי הריטאג' פרופ' יניב ארליך, ודירקטור מנהל בקרן הון סיכון aMoon ד"ר גור רושוולב. עד הקורונה חברות התרופות לא מיהרו צילום: גלעד קוורלציק, גבריאל בהרליה
המדען הראשי של חברת מיי הריטאג' פרופ' יניב ארליך, ודירקטור מנהל בקרן הון סיכון aMoon ד"ר גור רושוולב. עד הקורונה חברות התרופות לא מיהרו צילום: גלעד קוורלציק, גבריאל בהרליה
דרך נוספת וחדשה יחסית היא הפיתוח של אסטרה זנקה, ג'ונסון אנד ג'ונסון וגם של מכון המחקר הרוסי GAMALEI שמתבסס על הכנסת חלק רלבנטי של חלבון הקורונה לגוף על גבי וירוס שמופק מקופי שימפנזה (אדנווירוס). האדנווירוס יודע להביא את החלבון של וירוס הקורונה לתאים הנכונים כדי לייצר תגובה של המערכת החיסונית, אך בני אדם אדישים לו. כל השיטות האלה אורכות יותר זמן מאשר שיטת ה־RNA שבה עובד החיסון של פייזר ושל מודרנה.
"גם יצירת mRNA שהמערכת החיסונית תגיב לו באופן אופטימלי היא עניין של ניסוי וטעייה, אבל היום הרבה מתהליך זה מבוסס על טכנולוגיות של חישוביות מהירה שמקצרות את התהליך בדרך ל־RNA סינתטי", מסביר ד"ר גור רושוולב, רופא בהכשרתו ודירקטור מנהל בקרן ההון סיכון aMoon, שמשקיעה כמיליארד דולר בחברות בתחום הרפואה והביומד. "אבל גם אין תשובה אחת נכונה", אומר רושוולב. "פייזר ומודרנה למשל משתמשות בחלקים שונים של החלבון. אבל RNA מחקה הכי טוב את ההתחסנות הטבעית של הגוף".
הדמיון נובע מכך שכמו במחלות ילדות רגילות, הגוף נחשף ישירות לווירוס והופך בעצמו למפעל לייצור חיסון ללא התערבות חיצונית. mRNA מדמה את התהליך הזה רק עם חלק מהחלבון שיוצר במעבדה באופן סינתטי. אם RNA הוא הדבר הכי טוב לגוף, כיצד לא חשבו על זה קודם? רושוולב מסביר כי תהליך הזרקת ה־RNA לדם הוא מורכב מאוד, משום שהמערכת החיסונית תוקפת אותו באופן מיידי. זאת מפני שמבחינתה החומר הזה לא אמור להימצא בדם בדרך קבע. "ברגע שהגוף מזהה פיסות mRNA בדם, הוא מנסה לחסל אותן ומתפתחת תגובה דלקתית", מסביר רושוולב, "לכן צריך לעטוף את הפיסות האלה בחומר מגן מסוים ולהביא את כל הדבר הזה למקום הנכון בתא". רושוולב מסביר כי עקב הקושי הזה לא נרשמו הצלחות עד היום בפיתוח תרופות מבוססות RNA חרף הניסיונות הרבים. "חוסר היציבות של המולקולה והתגובה של הגוף לא מאפשרים לפתח תרופה מבוססת RNA משום שהוא לא מצליח להישאר פעיל לאורך זמן, אבל לחיסון זה מתאים מאוד משום שהוא צריך 'לשרוד' רק יום יומיים בגוף כדי לגרות את המערכת החיסונית לפעולה".
ארליך מסביר כי פריצת הדרך הגדולה שמונעת מהגוף לחסל באופן מיידי את שליחי ה־RNA נרשמה לפני 15 שנה בלבד והיא זו שמיושמת היום בחיסונים של פייזר ומודרנה, אבל גם מכתיבה את תנאי ההקפאה הנוקשים מכיוון שמדובר במולקולה לא יציבה כימית. "מדענים גילו שאפשר 'לעבוד' על הגוף כאשר במקום לתת מולקולת RNA רגילה, משנים את אחת האותיות. אפשר להקביל את זה לכתיבה של האות בפונט אחר, כך שהתאים שאמורים לתקוף אותה לא מזהים שמדובר בחומר עוין לכאורה".
תעלומה: האם החיסונים מונעים הדבקה
החיסון של פייזר קיבל את אישור ה־FDA בסוף השבוע, והממשל האמריקאי הודיע כי יחל לחסן את אזרחי ארה"ב כבר מחר. בשבוע הבא יתקיים דיון נוסף של ה־FDA לאישור החיסון של מודרנה. ברקע, אסטרה זנקה, שהסתבכה עם מינוני החומר הפעיל של החיסון בשלב השלישי, פרסמה את פרטי הניסוי במגזין הרפואי הנחשב "LANCET" ל"בחינת עמיתים", מהלך חשוב בפיתוח תרופות וחיסונים. במקביל, פנה גם מכון GAMALEI הרוסי לאסטרה זנקה והציע כי ישלבו מאמצים ויפתחו חיסון משופר יחד, שכן הן מתבססות על אותה שיטה.
מי שנושפת בעורפן היא ג'ונסון אנד ג'ונסון, עוד ענקית אמריקאית, שקיבלה אישור להקטין את המדגם מ־60 אלף נסיינים ל־40 אלף בדומה ליתר החברות וזאת בעקבות החמרת המצב בארה"ב עם שיא במספר הנדבקים ובתמותה. נתוני היעילות של החיסון של J&J טרם נחשפו, אבל החשיבות שלו טמונה בכך שהוא ניתן במנה אחת בלבד ולכן יכול להאיץ דרמטית את תהליך התחסנות האוכלוסייה.
אולם יש שאלה מרכזית אחת שנותרה בשלב זה ללא מענה ותדרוש ניסויים נוספים - מה יעילות החיסונים במניעת הדבקה. הניסוי של פייזר ומודרנה נבנה כך שרק מי שהתלונן על סימפטומים נבדק בבדיקת קורונה. מכיוון שכך ייתכן שהיו נסיינים א־סימפטומטיים שלא נרשמו כחולים. בניסוי של אסטרה זנקה שיעור היעילות אמנם נמוך יותר, אבל המשתתפים בו נבדקו בכל שבוע ולכן גם חולים א־סימפטומטיים נספרו. "מהגדרת המטרות של הניסוי של פייזר ושל מודרנה לא ניתן לדעת האם החיסונים בהכרח מונעים הדבקה, או רק מחלה קשה שמלווה בסימפטומים. אנחנו גם לא יודעים האם חולים א־סימפטומטיים שקיבלו חיסונים עדיין מידבקים", אומר ארליך. "מה שהחיסונים נותנים כעת זה היכולת לפתוח את הכל קצת יותר ולתת לאנשים יותר מרחב, אולי בהמתנה לחיסונים אחרים, וזה עדיף מכלום", הוא ממשיך ומזכיר כי אם החיסונים לא יינתנו לכולם, תישאר אוכלוסייה שכנראה תוכל להדביק אחרים. לדבריו, יש כ־10% מהאוכלוסייה שלא יפתחו תגובה חיסונית, עוד קבוצה של אנשים עם אלרגיות קשות (ההגדרה תהיה ככל הנראה מי שנושא עמו מזרק אפיפן באופן קבוע) שגם הם לא יחוסנו, חולי סרטן שכנראה לא יחוסנו, נשים בהיריון וילדים. "זה משאיר קבוצה די רחבה של אנשים, יותר מ־10 אלפים על כל 100 אלף איש, לא מחוסנים שיוכלו להמשיך להדביק", מסכם ארליך.
סוגיית מתן החיסון לילדים היתה אחד הגורמים המרכזיים לארבעה מתנגדים לעומת 17 שהצביעו בעד בוועדה המייעצת של ה־FDA. עיקר הדיון נסב על מתן חיסונים לנוער בגילאי 17-16, שכן רק 153 נסיינים בטווח גילאים זה נכללו בניסוי של פייזר.
משמעות התחזית של ארליך היא שגם התחסנות האוכלוסייה אינה בגדר סוף מגפת הקורונה, אלא תחליף משופר לסגרים, הגבלות תנועה והתקהלות. עד שלא ייערכו ניסויים נוספים עם הגדרות יעדים שונות לא נוכל להפסיק ללכת עם מסכות ונצטרך להמשיך לשמור על ריחוק חברתי.























